アンケート結果
HIV感染症に伴う日和見合併症の全国実態調査
−全国HIV診療拠点病院アンケート調査 2014年−
| 研究分担者: | 塚本 美鈴(長崎大学病院 感染制御教育センター) |
| 研究協力者: | 安岡 彰(市立大村市民病院 副院長) 田代 将人、寺坂 陽子、志岐 直美、泉川 公一(長崎大学病院 感染制御教育センター) |
| A 研究目的… | 日本におけるHIV感染者における日和見合併症の実態と全国動向を分析することを目的とした |
| B 研究方法… | 全国HIV診療拠点病院382病院に対して質問票を送付し、2014年1月1日から2014年12月31日までに診断されたAIDS指標23疾患を発症した患者情報について調査した。 これまでに収集された1995年から2013年のデータとあわせて解析を行った。 |
| C 研究結果… | 平成27年度回答状況 2014年症例(2月10日現在) アンケート送付施設:382施設 回答施設:208施設(回答率:54.5%) 症例経験施設:77施設(症例経験率37.0%) 罹患患者数:381 総エピソード数:491回 |
研究要旨
これまでの日和見合併症の動向に、本年度は2014年にみられた症例を調査し、これまでの調査と合わせて解析を行った。全国のHIV診療拠点382病院に調査票を送付し、208病院から回答を得た(回答率54.5%)。うち、症例経験病院は77施設(37.0%)であった。総症例数は381例、総エピソード数は491回であり、2012年から減少傾向が続いている。厚生労働症エイズ動向委員会報告によると2014年のエイズ患者数は455件であり、2013年から減少傾向であった。また本研究による症例の捕捉率は83.7%と考えられた。HIVと診断されて3ヶ月以内の日和見合併症発症(HIV診断より日和見合併症診断が先の例を含む)がこれまで同様最多であったが横ばい傾向から減少となった。同じく発症時、抗HIV療法を受けていない群がもっとも多かった。6ヶ月以上治療していた群での発症疾患は累積でサイトメガロウイルス感染症20.0%、ニューモシスチス肺炎13.3%、カンジダ症11.5%、非結核性抗酸菌症8.6%、非ホジキンリンパ腫8.1%、活動性結核7.0%、カポジ肉腫5.9%の順で多く見られた。
全体の発症疾患はこの数年と同様に2014年もニューモシスチス肺炎(PCP)が最多(42.2%)であったが、2011年をピークに実数および相対頻度ともに低下傾向を示している。次にサイトメガロウイルス感染症とカンジダ症がともに12.6%と続き、カポジ肉腫(5.8%)、非ホジキンリンパ腫(5.6%)、活動性結核(4.1%)、非結核性抗酸菌症(3.1%)が続いた。2014年はカポジ肉腫および非ホジキンリンパ腫のような悪性腫瘍が活動性結核や非結核性抗酸菌症を上回った。
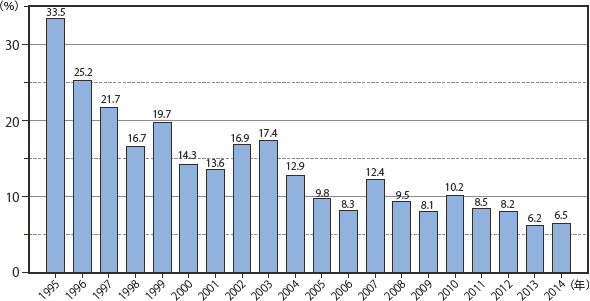
全体の死亡率は2010年には10.2%と一時増加に転じたが、2014年は6.5%となり2年連続で6.0%台であった。疾患ごとの累積死亡率では悪性腫瘍と中枢神経疾患で死亡率が高い傾向は変わっていない。
日和見合併症診断後、ART導入時期については、結核以外の主要感染症では2010年から2013年までは年々ART導入時期が早まっている傾向がうかがえたが、2014年はやや日和見感染症診断後15日以上経過してから導入された割合が増加した。
また、ART導入時期と転帰との関係をみると、全体では日和見合併症診断後、同時〜14日以内にARTを導入した群で死亡する例が有意に多かった。またニューモシスチス肺炎およびサイトメガロウイルス感染症でも同様の傾向であった。
A.研究目的
ART(anti-retroviral therapy)が一般化し、また日和見合併症への認識の高まり、診断技術の開発や新薬の登場によって、HIV感染症の予後は著しく改善してきた。ミレニアム開発目標(MDGs)の報告によると、2000年から2013年で、世界のHIV/AIDSの感染は40%減少した。その一方、日本においては新たに報告されるHIV感染者、AIDS患者数はいまだ増加の途にあり、厚生労働省エイズ発生動向によるとHIV/AIDS感染症の3割が日和見合併症を発症しての発見である。ひとたびAIDSを発症した場合の死亡率は6〜10%であり、早期発見への課題は多く残されている。また、日和見合併症治療開始後どのタイミングでARTを開始するかについては、免疫再構築症候群との兼ね合いで、疾患ごとに慎重に判断する必要があるが、DHHSガイドラインやACTGA5614試験により日和見感染症を発症した場合はARTを早期に開始する流れとなっており、我が国における動向を把握することは重要である。このような状況のもと、日和見合併症の動向については継続した調査が必要とされるところである。本研究では木村班から続く日和見合併症の全国動向調査を継続し、これまでのデータと併せて最新の日和見合併症の動向を分析することを目的とした。
B.研究方法
日本のHIV診療の現状ではHIVと診断されるとほとんどの場合はHIV診療拠点病院へ紹介されることから、調査の対象は全国382のHIV診療拠点病院とした。対象病院に対して調査票(![]() 付録1)を郵送し、回答を返送していただくアンケート形式とした。調査対象期間は2014年1月〜12月に診断したAIDS指標疾患について、その最終診断を確認した上での記入を依頼した。
付録1)を郵送し、回答を返送していただくアンケート形式とした。調査対象期間は2014年1月〜12月に診断したAIDS指標疾患について、その最終診断を確認した上での記入を依頼した。
回答率の改善と診療担当医の負担低減のため、アンケート項目はなるべく簡素で必要最小限なものとし、診療録を詳細に見直さなくても記載が可能なものとした。これは情報量の低下という負の側面も持つが、本研究は正確な日和見感染症の動向を知るという目的に特化し、個別の疾患の詳細調査については割愛した。期限までに回答がない施設には回答依頼を再送して回収率改善に努めた。回収されたデータはこれまでのデータとともにMicrosoft Access 2010をもちいて構成されたデータベースに入力し集計した。データベースは本研究用の専用ソフトウエアとして改善を行い、メニュー画面、入力画面をもち、また必要な集計が容易に行えるようなクエリを構築した。
本研究は人を対象とする医学系研究に関する倫理指針(平成26年12月22日改正)に則り、研究施設では個人情報を収集しないよう特段の配慮を行った。すなわち、調査票にはイニシャルや患者番号など、連結することにより個人を特定できるデータを含まないものとしたうえ、研究計画は長崎大学医歯薬総合研究科倫理審査委員会に諮り承認を得た。アンケートで収集されるデータは個人情報を含まないが、HIV感染症の臨床データであることからデータの取り扱いは慎重を期し、管理された研究室内で、担当研究者のみが取り扱える環境で管理した。
C.研究結果
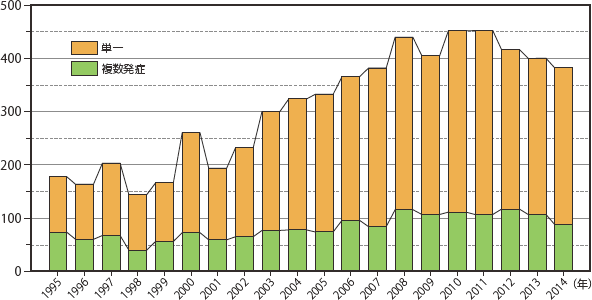
全国のHIV診療拠点382病院に調査票を送付し、208病院(![]() 付録3)から回答を得た(回答率54.5%)。うち、2014年にエイズ指標疾患の罹患患者症を経験した病院は77施設(37.0%)であり、総症例数は381例、総エピソード数は491回となり、2012年から減少傾向が続いている。厚生労働症エイズ動向委員会報告によると2014年のエイズ患者数は455件であり、2013年から同じく減少傾向であった。また本研究による症例の捕捉率は83.7%と考えられた。年別報告数の推移を図1に示した。
付録3)から回答を得た(回答率54.5%)。うち、2014年にエイズ指標疾患の罹患患者症を経験した病院は77施設(37.0%)であり、総症例数は381例、総エピソード数は491回となり、2012年から減少傾向が続いている。厚生労働症エイズ動向委員会報告によると2014年のエイズ患者数は455件であり、2013年から同じく減少傾向であった。また本研究による症例の捕捉率は83.7%と考えられた。年別報告数の推移を図1に示した。
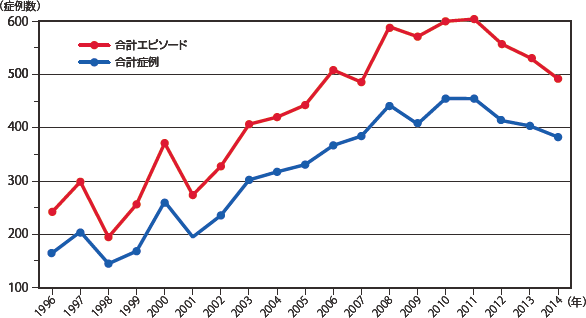
図1 日和見合併症報告数の推移(全国HIV拠点病院へのアンケート)
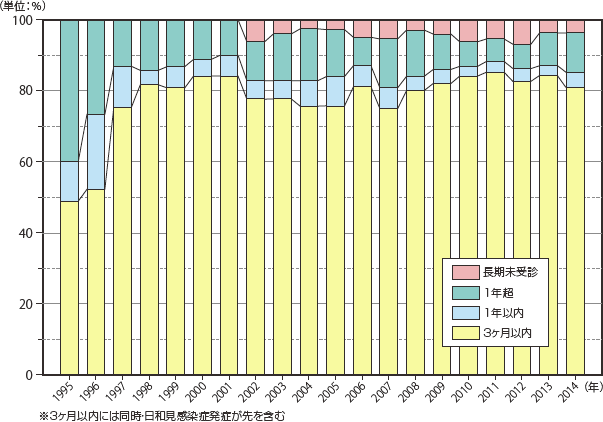
HIV感染症と初めて診断された時期と日和見合併症発症までの期間を見てみると、HIVと診断されて3ヶ月以内の日和見合併症発症(HIV診断より日和見合併症診断が先の例を含む)が、ARTが一般化した1998年以降大部分を占め、2013年が最多で、ここ数年は横ばいであったが、2014年には減少傾向を示した。これらの中には「いきなりエイズ」と言われる患者も含まれると思われる。1年を超えてからの発症が2013年から増加傾向を示し(10.9%)、長期未受診の割合は不変であった(図2)。(長期未受診の選択肢は2002年以降設定)。
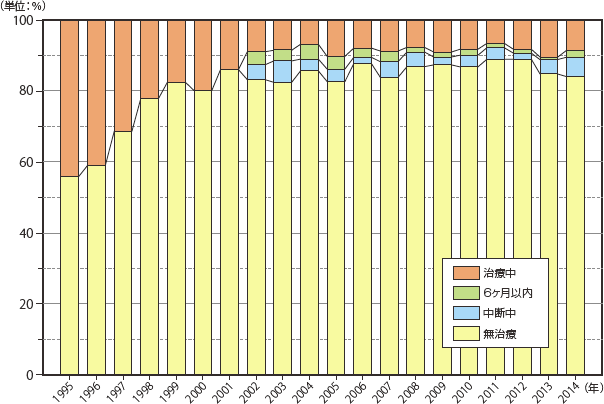
日和見合併症発症時の抗HIV療法の有無の状況をみてみると、発症時、抗HIV療法を受けていない群がもっとも多かったが(84.2%)、2013年から横ばいであった。中断中の割合は2013年の4.2%から増え5.5%であった(図3)。(無治療か治療中断中かを設問で分けたのは2002年から)。
HIVの診断から日和見合併症発症までの期間と抗HIV療法の継続期間とによる2002年以降の累積クロス集計をみると(図4)、HIV診断後3か月以内と長期未受診例では当然未治療例・治療中断例がほとんどであるが、診断後1年以上経過してから発症した例でも、未治療や治療中断例が60%近くを占める状況である。なかでも1年を超す群では中断中の割合が多く(24.6%)見られた。一方、この群ではARTを6ヶ月以上継続されている例は41.7%であった。これらを2014年に限ってみると(図5)、HIV診断後1年以内の発症と1年を超えての発症群での未治療例の割合は少ない。これらの群で6ヶ月以上治療していた場合での発症疾患は累積でサイトメガロウイルス感染症20.0%、ニューモシスチス肺炎13.3%、カンジダ症11.5%、非結核性抗酸菌症8.6%、非ホジキンリンパ腫8.1%、活動性結核7.0%、カポジ肉腫5.9%の順で多く見られた(図6)。
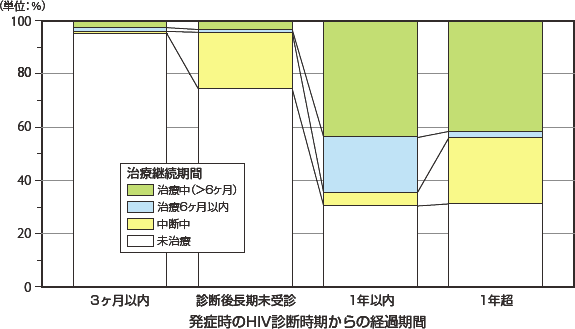
図4 日和見合併症発症時のHIV診断時期と抗HIV療法の有無との関連(累積)
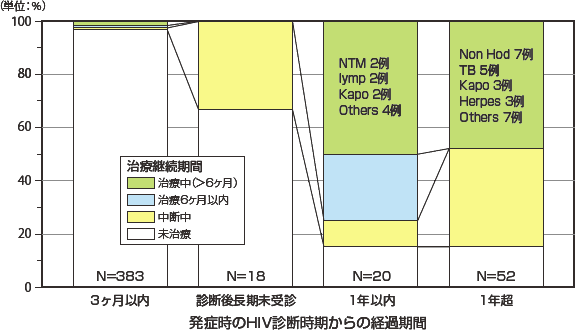
図5 日和見合併症発症時のHIV診断時期と抗HIV療法の有無との関連(2014年)
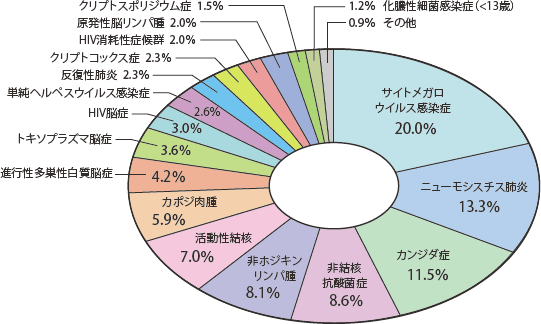
図6 抗HIV療法を6ヶ月以上行っていた群での発症疾患頻度(累積)
発症する日和見感染症が高度の免疫不全の持続を背景として見られているかどうかの指標として、一人の患者で同一年に複数の日和見合併症を起こしているかを検討した(図7)。免疫不全状態の持続が疑われる日和見感染症の同一年複数発症患者は、1995年には全患者の41.6%(74/178)を占めていたが、徐々に低下し、20%台で推移している。
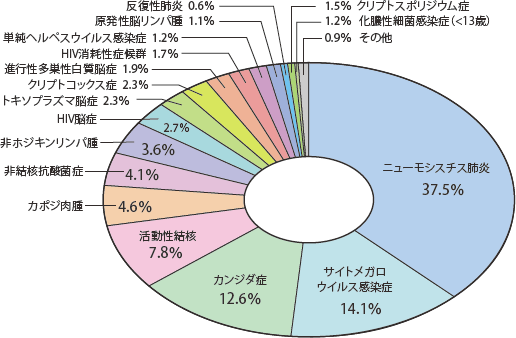
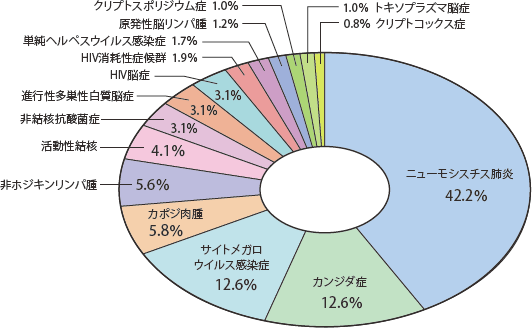
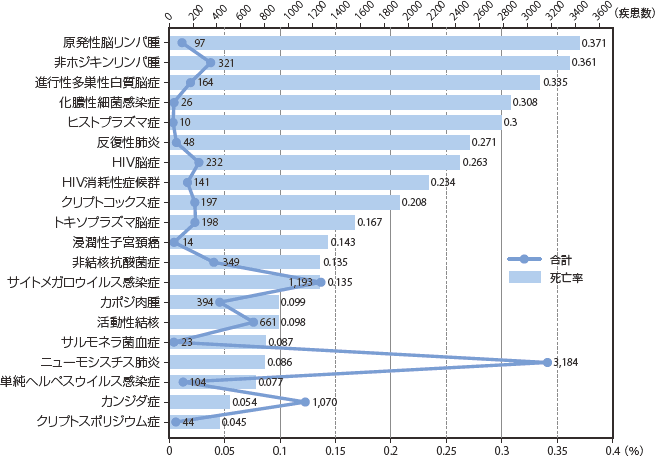
図8にこれまでに累積された日和見感染症の頻度を示した。AIDS指標疾患としてもっとも頻度が高いのはニューモシスチス肺炎で(37.5%)、ついでサイトメガロウイルス感染症(14.1%)、カンジダ症(12.6%)、結核(7.8%)、カポジ肉腫(4.6%)、非結核性抗酸菌症(4.1%)の順であった。図9には2014年のみの頻度を示した。全体の発症疾患はこの数年と同様に2014年もニューモシスチス肺炎(PCP)が最多(42.2%)であったが、2011年をピークに実数および相対頻度ともに低下傾向を示している。次にサイトメガロウイルス感染症とカンジダ症がともに12.6%と続き、カポジ肉腫(5.8%)、非ホジキンリンパ腫(5.6%)、活動性結核(4.1%)、非結核性抗酸菌症(3.1%)が続いた。2014年はカポジ肉腫および非ホジキンリンパ腫のような悪性腫瘍が活動性結核や非結核性抗酸菌症を上回った。
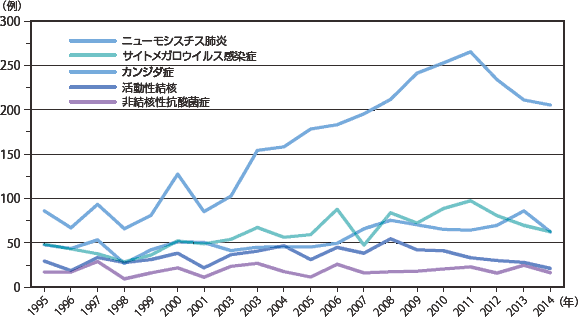
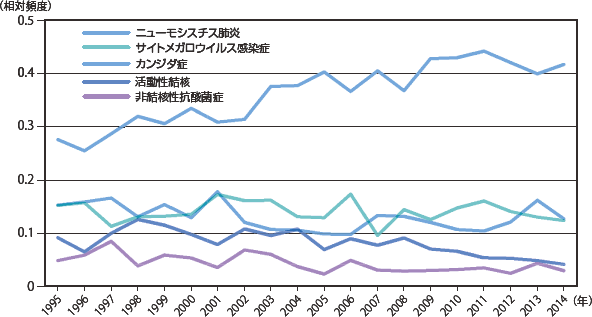
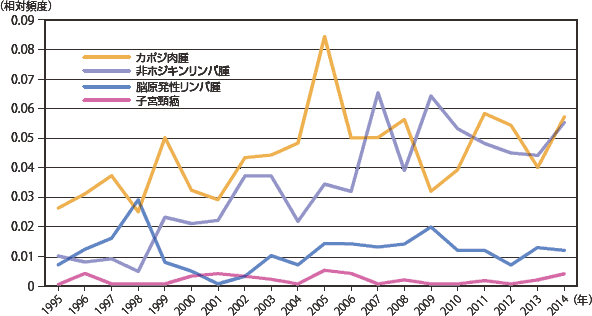
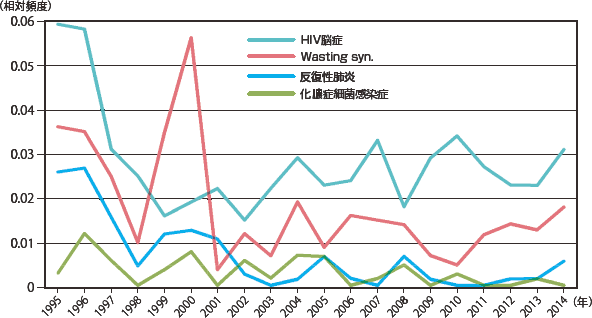
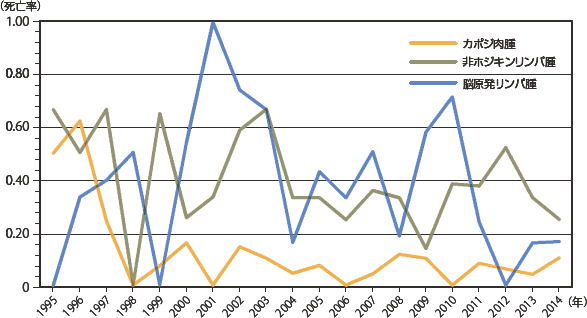
疾患の頻度の年次推移をみてみると、主要感染症疾患では(図10:症例実数、図11:相対頻度)は、ニューモシスチス肺炎が年々増加しているのが目立っていたが、2012年から、実数割合とも減少していた。
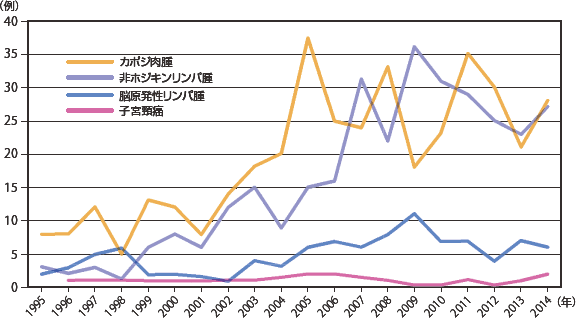
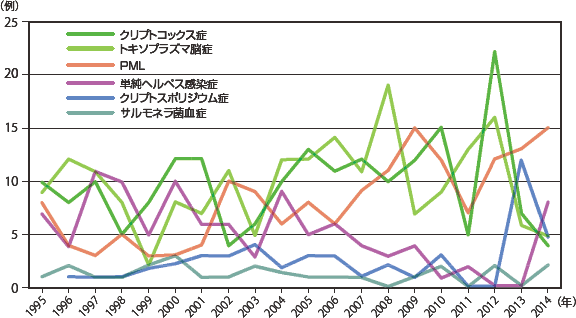
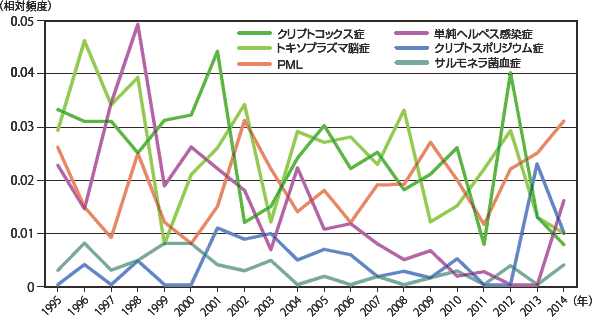
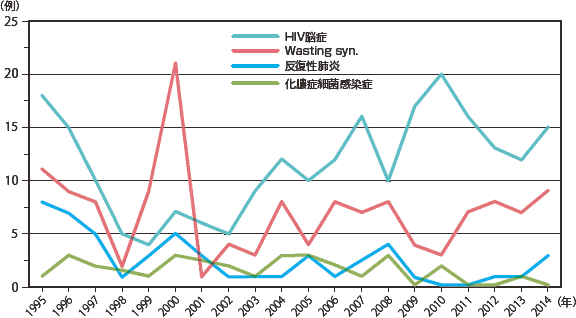
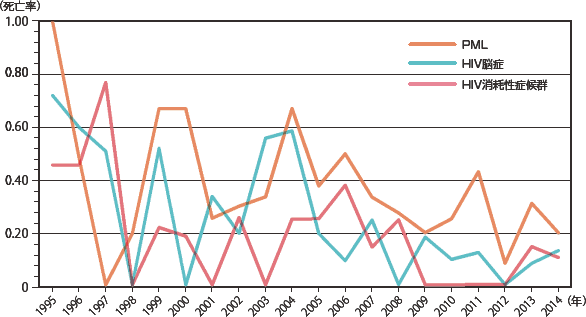
続くサイトメガロウイルス感染症、カンジダ症は2014年には同じ発症数で、近年横ばいである。非結核抗酸菌症では大きな増減は見られないが活動性結核がやや減少傾向にあり、日本における結核罹患率の推移(年々減少している)を反映したものかもしれない。悪性腫瘍(図12:症例実数、図13:相対頻度)ではカポジ肉腫は2010年から、非ホジキンリンパ腫は2012年から連続して減少していたが、2014年には増加に転じた。しかし、いずれも増減しつつも全体的には増加傾向を示している。脳原発リンパ腫については一旦低下傾向であったが2002年以降増加し2005年からは増減しつつも横ばいである。その他の疾患を図14〜図17(図14・16:症例実数、図15・17:相対頻度)に示した。症例数は少ないが、HIV脳症は一度減少したが1999年以降増減を繰り返しながらも増加傾向を示している。
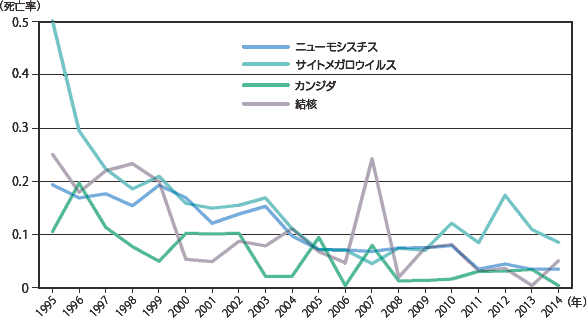
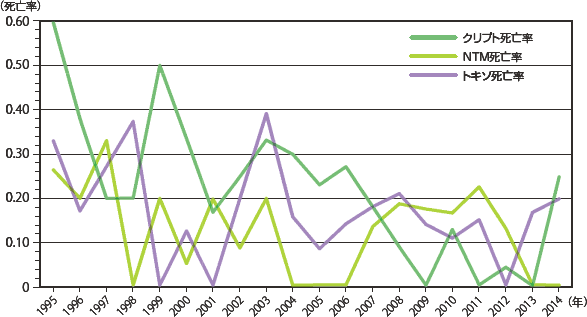
図18に日和見合併症を発症した患者の死亡率を示した。すべてのAIDS指標疾患を含めたいずれか一つの疾患を発症した場合の死亡率は次第に低下しつつも、2009年からは8%台で推移しており、ここ数年の死亡率の下げ止まりの感が否めないところであったが、2013年からは2年連続6%台であった。主要4疾患の年次別死亡率の変化を見ると(図19)、いずれの疾患も死亡率が低下していき、近年ではニューモシスチス肺炎、結核においては最も低い死亡率で推移していたカンジダ症とほぼ変わらない死亡率となってきている。一方、サイトメガロウイルス感染症の死亡率については当初より低下しつつあったが、2005年からは横ばい、その後2010年以降10%前後で推移している。症例数は少ないが、その他の感染症においてはクリプトコックス感染症の死亡率が増減しながらも漸減している印象であるが、2014年では再び死亡率25%と上昇した(図20)。図21〜22にその他日和見合併症の死亡率推移を示したが、各年の症例数が少ないためばらつきが大きい。また、疾患別の累積死亡率(図23)では、悪性腫瘍(非ホジキンリンパ腫、原発性脳リンパ腫)と、進行性多巣性白質脳症、HIV脳症やクリプトコックス症など中枢神経関連疾患での死亡率が高いことが特徴的である。感染症ではヒストプラズマ症、化膿性細菌性感染症(13歳以下)、反復性肺炎、クリプトコックス症で死亡率が高い。
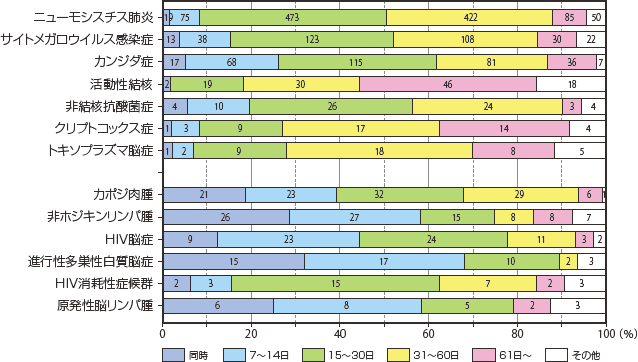
2010年より日和見合併症診断後、ART導入時期について調査を開始した。感染症疾患では悪性腫瘍や非感染性の脳症と比較すると15〜30日以上たってからARTを導入する傾向にあり、特に活動性結核では2カ月を超えてからの治療開始が約半数を占めていた。症例数は少ないながら、進行性多巣性白質脳症、脳原発リンパ腫などの中枢性疾患では約60%でART導入が14日以内、80〜90%で30日以内であり、早い傾向にあった(図24)。これを2010年から継時的に見てみると、主要4感染症のうち、結核を除くと2013年までは年々ART導入時期が早まっている傾向がうかがえたが、2014年では15日以上または31日以上たってから導入する割合が増えたのが特徴的であった(図25)。表1に全合併症におけるART導入時期と転帰との関係について示した。
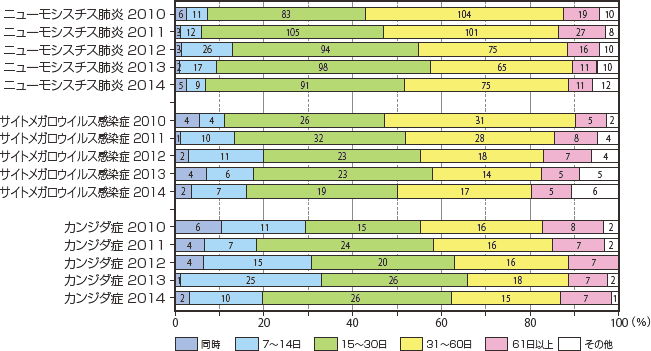
図25 日和見合併症診断後ART導入時期2010年〜2014年比較(1)
その結果、合併症診断と同時〜14日以内にARTを導入した群で15日以降に導入する群と比較して死亡する割合が有意に高かった(16.25%v.s. 3.33%, p<0.0001)。30日を区切りにしてみても30日以内にARTを導入する群では31日以降に導入する群より有意に死亡する割合が高かった(7.63%v.s. 3.29%, p<0.0001)。疾患別に見てみると、ニューモシスチス肺炎において診断と同時〜14日以内にARTを導入した群で有意に死亡する割合が高かった(10.64%v.s. 1.65%, p<0.0001)。しかし、30日を区切りにした場合には有意差は見られなかった(表2)。サイトメガロウイルス感染症でも同様の傾向であった(15日区切り、18.0%v.s. 5.93%, p=0.004)(表3)。
図26〜28に2010年から2014年のその他の日和見合併症診断後、ART導入時期の比較を示したが、特徴的な動向は見られなかった。
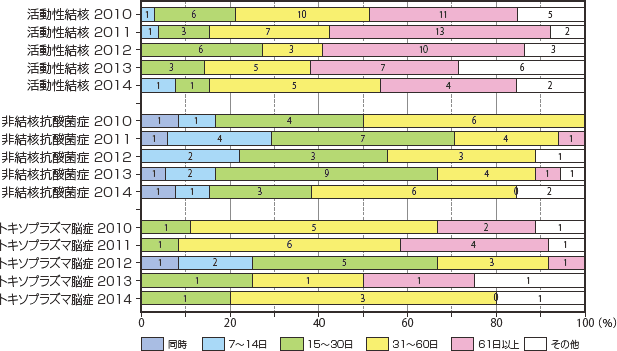
図26 日和見合併症診断後ART導入時期2010年〜2014年比較(2)
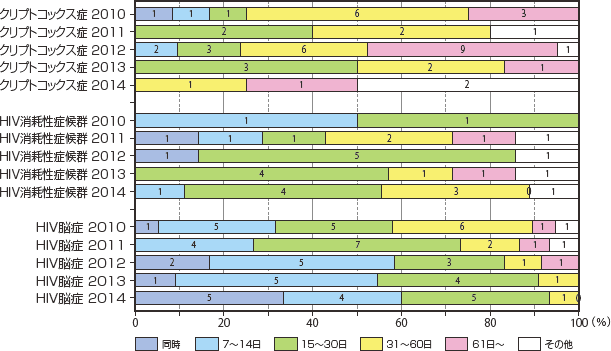
図27 日和見合併症診断後ART導入時期2010年〜2014年比較(3)
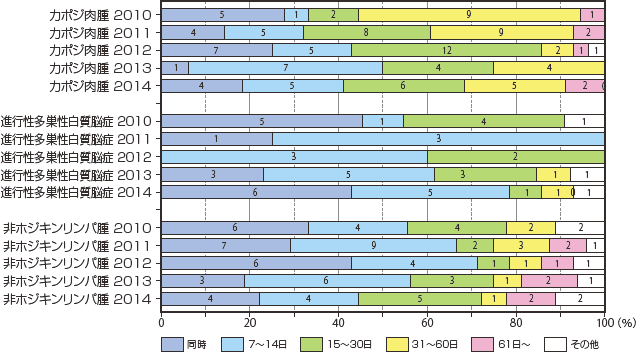
図28 日和見合併症診断後ART導入時期2010年〜2014年比較(4)
D.謝辞
本研究はHIV診療拠点病院の担当者の方々からのご協力により毎年継続することができている。年々業務が多忙になる中、調査にご協力いただいたことに心より深謝申し上げます。本年度ご協力いただいた施設を![]() 付録3に示した。
付録3に示した。
E.結論
HIVにみられる日和見合併症の全国拠点病院調査を継続し、その頻度分布や経時変化を解析した。この数年のHIV感染症およびAIDS患者数の新規の発生頻度は世界的に見るとゆるやかながら減少傾向に転じているにも関わらず、いまだわが国では増加し続けていた中で、横ばい傾向とも見える状況である。初発疾患としてのニューモシスチス肺炎の重要性や免疫再構築症候群の関与、悪性腫瘍が増加傾向にあることなどを明らかにした。